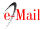INTRODUCCIÓN
La dilatación y el Legrado Uterino Instrumental (LUI) es la cirugía menor que se realiza con mayor frecuencia en obstetricia y ginecología, generalmente se realiza como un procedimiento quirúrgico diario1.
Los métodos comunes para realizar LUI son: anestesia general, sedación, anestesia local, bloqueo cervical, según el historial médico del paciente2. Sin embargo, los efectos secundarios posteriores a la anestesia son depresión respiratoria, disforia, retardo en el despertar, nausea y vomito3.
Mientras que el uso del sistema de infusión controlada por objetivo permite estabilidad hemodinámica en pacientes para LUI usando el modelo de Minto para propofol y modelo de Schinder para remifentanilo4.
La dexmedetomidina es un agonista α-adrenérgico altamente selectivo con efecto analgésico y ansiolitico, se realiza a partir de la excitación de receptores pre-sinápticos en el sistema nervioso central5. La administración intranasal reduce el efecto de primer paso, es conveniente, uso simple y no invasivo6.
El objetivo del presente estudio es demostrar los efectos del uso intranasal de dexmedetomi- dina en sedación para procedimientos gineco obstétricos.
MATERIALES Y MÉTODOS
El estudio fue un ensayo clínico no controlado, realizado en el Hospital Obrero N° 2 "Caja Nacional de Salud". La población total fue de 80 pacientes y la muestra fue de 24, de las cuales fueron sometidas a legrado uterino instrumental. La edad de 18 a 45, con ayuno previo, equilibrio hemodinámico, con ASA (American Society of Anesthesiologists) I y II, un peso < 80 kg y que accedan entrar al trabajo son los criterios de inclusión.
Pacientes sin ayuno, paciente con trastorno mental, alteraciones cardiacas, existencia de tumor en las fosas nasales, abuso de sedantes, alergia a los medicamentos a administrar, alergia a AINES, frecuencia cardiaca menor a 60 latidos por minuto, peso > 80 kg, desequilibrio hemodinámico, ASA > a III y rechazo a colaborar en el estudio fueron excluidos.
Antes del procedimiento, se realizó la valoración preanestésica, donde se explica la técnica, los beneficios, seguridad del medicamento; posteriormente se registran los signos vitales basales y se procedió a administrar dexmedetomidina a 0,9 pg/kg por vía intranasal con una de jeringa de 1ml de forma pausada antes de realizar el procedimiento (45 minutos antes).
En sala de legrados, a los 45 minutos después de la administración del medicamento, paciente vigilado con electrocardiograma, presión sanguínea, ritmo cardiaco y pulsioximetría; además colocar oxígeno a 3 l/min mediante mascara facial. Se suministra ketorolaco de 30 mg de forma endovenosa.
A continuación se emplearon sistemas de jeringa para infusión de medicamentos anestésicos de la marca Perfusor® Space - B| Braun.
Como fase inicial, se realizó la monitorización de signos vitales y evaluación de la escala de Ramsay en sala de internación y sala de legrado. Se preparó las bombas de infusión con los parámetros del paciente como son: peso, edad, talla, sexo y se seleccionó sitio efecto tanto en el modelo Minto y modelo Schnider.
Durante la inducción anestésica, se realiza el control de signos vitales cada 2.5 minutos durante el procedimiento, comenzó la perfusión de remifentanilo a 2 - 3 ng/ml en 3 minutos. Transcurridos los 3 min, se empezó inyección de propofol de 2 - 3 mcg/ml. Se aplicó oxígeno a 3 l/min a través de la máscara facial y con asistencia ventilatorio en caso de apnea.
En la fase de sostén, se realizó la observación de las constantes vitales y el soporte ventilatorio si fuera necesario. Las dosis de mantenimiento se conservaron o se modificó. Además, se controló las complicaciones como el bradicardia, hipotensión arterial, desaturación arterial y apnea.
La hipotensión se define como disminución de la tensión arterial media en un 20 %, y se trata con un vasopresor. La bradicardia se consideró como el descenso de 50 lat./min y se trató con atropina 0,01 pg/kg. Desaturación se determinó inferior a 90 % durante 10 segundos y se apoyó con oxígeno complementario. Por último, apnea se definió por la ausencia de respiración natural durante 30 segundos.
Antes de culminar el legrado, se detiene la perfusión de drogas anestésicas. A continuación, el desplazamiento de los pacientes a sala de cuidados posanestésicos y donde se evaluó la Escala Visual Numérica (EVN) para determinar el grado de analgesia (0= sin dolor y 10= a dolor severo).
Análisis estadístico
Para el proceso estadístico se utilizaron los programas de Microsoft office Excel 2016®, IBM- SPPS v.25 ®. Se calcularon la media y desviación estándar en variables cuantitativas y se usó para las pruebas de significancia la prueba de T de Student. Y el valor P menor que 0,05 será considerado significativo.
Con un índice de confiabilidad del 95 %, margen de error de 13 %, lo cual se obtuvo 24 pacientes.
RESULTADOS
Se consiguió 24 pacientes como la muestra del estudio y que reunían los criterios de inclusión.
Para empezar, la edad media del grupo de estudio es de 32 ± DE 6 años; peso de 64 ± DE 9 kilogramos; talla de 154 ± 4 centímetros y con Indicé de Masa Corporal de 27 ± 3 kg/cm2. El tiempo quirúrgico fue de 11 ± 1,99 minutos; el tiempo anestésico se encontró en 13 ± 2 minutos; el tiempo del alta de la sala de cuidados postoperatorios (UCPA) fue de 11 ± 1,9 minutos. En cuanto, a la dosis de inicio y sostén de remi- fentanilo fue de 2 ± 0,3 ng/ml y 1,9 ± 0,7 ng/ ml; por su parte, la dosis de inicio y sostén de propofol fue de 2 ± 0,4 mcg/ml y 2 ± 0,8 mcg/ ml, con respecto al valor p fue significativo 0,00 para ambos medicamentos en ambas etapas de inducción y mantenimiento. Ver tabla 1.
Tabla 1 DATOS DEMOGRAFICOS
| CARACTERISTICAS | Media + DE | Desv. Error promedio |
|---|---|---|
| EDAD (años) | 32,33 ± 6,4 | 1,310 |
| PESO (kg) | 64,7 ± 9,6 | 1,965 |
| TALLA (cms) | 154,33 ± 4,4 | 0,912 |
| IMC* (kg/cm2) | 27,1 ± 3,1 | 0,6457 |
| Tiempo quirúrgico (min) | 11,9 ± 1,9 | 0,408 |
| Tiempo anestésico (min) | 13,8 ± 2 | 0,417 |
| Tiempo de alta de UCPA | 11 ± 1,9 | 0,390 |
| Dosis de inicio de remifentanilo (ng/ml) | 2 ± 0,3 | 0,060 |
| Dosis de sostén de remifentanilo (ng/ml) | 1,96 ± 0,7 | 0,141 |
| Dosis de inicio de propofol (mcg/ml) | 2 ± 0,4 | 0,083 |
| Dosis de sostén de propofol (mcg/ml) | 2 ± 0,8 | 0,153 |
*IMC: Indice de Masa Corporal.
Fuente: elaboración propia.
Para continuar, la frecuencia cardiaca basal fue de 70 ± 9 latidos por minuto; después de administrar dexmedetomidina intranasal a los 45 minutos se reportó con una media de 62 ± 6 latidos por minuto; posterior a la inducción con remifentanilo y propofol se encontró una media de 63 ± 6 latidos por minutos, siendo significativo con un valor p < 0,008; la frecuencia cardiaca al finalizar el procedimiento fue de 64 ± 6 latidos por minuto, con una significancia de valor p < 0,0041. Ver figura 1.
Mientras que, la presión arterial media basal fue de 82 ± 3,8 mmHg; la presión arterial a los 45 minutos de administrado la dexmedetomi- dina intranasal se obtuvo de 78 ± 6 mmHg; la presión arterial media durante la inducción, mantenimiento y al concluir el procedimiento se mantuvo entre 73 a 75 mmHg, no siendo significativos (valor p de 0,6; 0,05 y 0,8 de manera respectiva). Ver figura 2

Fuente: Elaboración propia.
Figura 2 Descripción de la presión arterial media en diferentes momentos de evaluación y valor P.
La saturación de oxígeno basal fue de 95 % y a los 45 minutos de 96 %; se adiciono oxigeno suplementario a 2 litros por minuto durante la inducción y mantenimiento.
La escala de sedación Ramsay al inicio fue de 1; posterior a administración de medicamento y en la unidad de recuperación UCPA fue de 2.
La evaluación de la Escala Visual Numérica (EVN) en la unidad de recuperación fue de 0 en 18 pacientes; EVN 1 en 3 pacientes y EVN 3 en un paciente.
Las complicaciones que se registró posterior a la inducción, 3 (12,5 %) pacientes presentaron desaturación; un paciente presento tórax leñoso equivalente a 4,2 %; dos (8,3 %) pacientes presentaron episodios de apnea y el 75 % de las pacientes no presentaron ninguna complicación. Ver figura 3
DISCUSIÓN
Para realizar el legrado uterino instrumental en el servicio, se usa la sedación profunda en todos los procedimientos ginecológicos. La introducción de un nuevo medicamento como la dexmedetomidina de uso intranasal en nuestro medio y sin experiencia de su uso en estos procedimientos. Puesto que Li y col plantea que su uso es muy conveniente y un procedimiento no invasivo la administración intranasal de dexmedetomidina6.
Según Yuen y col, concluyen que la administración intranasal de dexmedetomidina es eficaz de inicio suave, no invasivo y predecible. En comparación la dexmedetomidina intravenosa, evita la respuesta hipertensiva de inicio. En nuestro estudio las pacientes toleran bien la administración del medicamento ya que no tiene sabor7.
El análisis procedente de Lu y col, la dexmedetomidina intranasal produce ansiolisis perioperatoria favorable sin prolongar la recuperación de la anestesia con un efecto hemodinámico reservado 8.
La edad media en el estudio es de 32 ± 6 años menor que el grupo de estudio de Tas y col que es de 39,9 ± 9 años de edad en el grupo T y en el grupo F de 36,4 ± 10,7 años de edad9.
En este estudio se evidencia que existe una reducción en la dosis de inicio y sostén de re- mifentanilo es alrededor de 2 ng/ml y por su parte Alegre y col describe la dosis de 4,8 ng/ml y 4,5 ng/ml de manera respectiva. Mientras que para el propofol, la dosis fue de 2 mcg/ml en el estudio y en el estudio de Alegre y col mencionan la dosis de inducción de 3,77 mcg/ml y para el mantenimiento de 3,8 mcg/ml4. Desde la perspectiva de Wu y col, la administración de dexmedetomidina intranasal reduce los requerimientos anestésicos perioperatorios y una dosis de 2 mcg/kg reduce mejor los efectos en adultos 10.
Arikan y col postula un tiempo de recuperación de 10,2 ± 3,5 minutos11. En el presente estudio se registra un tiempo de 11 ± 1,9 minutos similar reporte que Foaud y col donde declara un tiempo de 11 min y se indica el uso de fenta- nil, propofol más dexmedetomidina12.
El uso de dexmedetomidina intranasal a 0,9 pg/kg, proporciona una excelente estabilidad hemodinámica a los 45 minutos de administración de dexmedetomidina intranasal y durante la realización del procedimiento, de manera muy similar Sethi y col argumentan una estabilidad hemodinámica tras la administración de dexmedetomidina a 1 pg/kg13. Por su parte El Sharkawy señala que el uso de dexmedetomidina intravenosa de 1 pg/kg proporciona estabilidad hemodinamica, pero con pocos casos de bradicardia14.
La evaluación de la Escala Visual Numérica más frecuente fue de EVN 0 así mismo, Sattari y col reporta de 35 pacientes con EVN de 0 15.
La escala de sedación Ramsay posterior y en la sala de recuperación es de 2 quiere decir una paciente tranquila y colaboradora. Por su parte, Shi y col afirman que la dexmedetomidina intranasal provee de una ansiolisis y analgesia a las pacientes de su estudio16.
Dentro de las complicaciones, se presentaron periodos de desaturación y apnea posterior a la inducción con propofol como efecto secundario del propofol. Aliza y col señalan episodios de apnea en dos pacientes en el grupo de propofol. Blough y col manifiesta eventos respiratorios poco frecuentes en el grupo de dexmede- tomidina con diferencia estadística17.
CONCLUSIÓN
El uso de dexmedetomidina intranasal como un coadyuvante para la sedación es excelente debido a disminución de las dosis de inducción y mantenimiento de remifentanilo y propofol, lo cual nos permite asociar sin ningún problema a los sistemas de infusión controlada por objetivo. Es conveniente y recomendable su uso por la estabilidad hemodinámica que demuestra y sin efectos adversos a la dosis administrada de dexmedetomidina.
Limitación del estudio, es la falta de comparación con otros grupos de estudio.